M.D.
numero 1, 18 gennaio 2006
Management
Evoluzione della gestione dell’infezione
da Helicobacter pylori
di Cesare Tosetti ed Enzo Ubaldi, Medici di medicina
generale, specialisti in Gastroenterologia, Simg Gruppo Italiano
Gastroenterologia Ambulatoriale e Cure Primarie
Per i Mmg italiani le raccomandazioni sul trattamento dell’infezione
da H. pylori sono prevalentemente quelle contenute nelle note
Aifa, limitative della prescrizione farmacologica. I risultati
di un questionario distribuito
nel distretto di Porretta Terme mostrano però che, anche
in assenza di un’informazione sistematica su tali problematiche,
i Mmg sono in sintonia con le linee guida internazionali, precorrendo
l’evoluzione dei regolamenti
Sono
passati vent’anni da quando Barry Marshall e Robin Warren
stupirono la gastroenterologia mondiale dimostrando che la presenza
di un batterio nello stomaco poteva essere causa di gastrite
e ulcerazioni della mucosa gastroduodenale. Fino ad allora la
patogenesi della malattia peptica era individuata nell’ambito
esclusivo del danno da acido, cui la componente psicosomatica
e lo stress fornivano innesco e detonatore. E pensare che proprio
un italiano, quasi cento anni prima, aveva evidenziato la presenza
dei batteri nello stomaco, ma la difficoltà di dimostrarne
la presenza con le colorazioni comuni ne aveva fatto dimenticare
la possibile importanza, riservando agli antibiotici il ruolo
di agente dannoso per la mucosa gastrica, piuttosto che di potenziale
agente terapeutico.
Da allora una grosso sforzo di ricerca in campo gastroenterologico,
con evidente interessamento dell’industria, è stata
rivolta alla dimostrazione del ruolo causale del batterio, denominato
Helicobacter pylori, in molteplici affezioni, anche extra-gastroenterologiche,
quali reumopatie, cefalea, allergie, aterosclerosi.
Linee guida
Per mettere ordine alle evidenze disponibili, le società
scientifiche hanno promosso linee guida e raccomandazioni sulla
gestione dell’infezione da H. pylori.
Tra le linee guida internazionali sono da segnalare quelle dell’European
Helicobacter Study Group (cosiddette “linee guida Maastricht”,
delle quali è attesa a breve la terza edizione), gruppo
che ha guidato la discussione delle evidenze in modo trasversale
tra le diverse branche mediche inclusa la medicina generale,
e quelle dell’European Society for Primary Care Gastroenterology,
che ovviamente pongono particolare attenzione agli aspetti più
rilevanti per la medicina generale.
In Italia non esiste una vera e propria posizione specifica
da parte delle società scientifiche. La Federazione delle
Malattie Digestive, che riunisce le principali società
del settore, ha proprie linee guida sull’impiego dell’endoscopia
digestiva e sulla dispepsia, ma non c’è un’iniziativa
sulle problematiche dell’infezione da H. pylori. Membri
della Società Italiana di Medicina Generale e della sezione
di Gastroenterologia Ambulatoriale della Società Italiana
di Gastroenterologia hanno partecipato alla realizzazione delle
linee guida della European Society for Primary Care Gastroenterology.
In pratica però i medici di medicina generale italiani
hanno ricevuto raccomandazioni sulla gestione dell’infezione
da Helicobacter pylori prevalentemente attraverso le note (prima
Cuf ora Aifa) per la limitazione della prescrizione degli inibitori
di pompa protonica. Questa anomalia nazionale continua a persistere
nonostante l’evoluzione delle tendenze nel resto del mondo.
Questionario di verifica
Per verificare se in Italia ci sia stata una modificazione dell’atteggiamento
dei medici di medicina generale verso l’infezione da H.
pylori rispetto alle note Cuf/Aifa sono state valutate le
risposte ad un questionario sulla propensione dei Mmg a trattare
l’infezione da H. pylori in diverse patologie, somministrato
nel 1998 e successivamente nel 2005 ai 52 Mmg del distretto
di Porretta Terme (circa 50.000 abitanti) dell’Asl di Bologna.
Il gruppo dei Mmg è risultato sostanzialmente stabile
in questi anni, dato il minimo ricambio che storicamente avviene
nella medicina generale italiana.
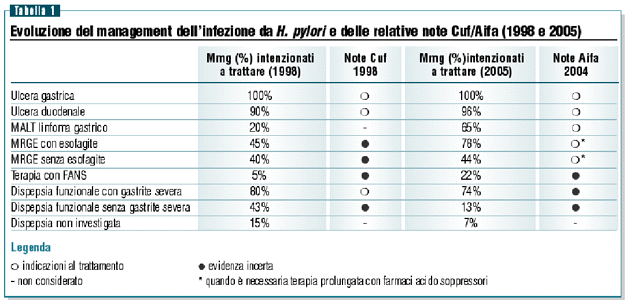
La tabella 1 riporta i risultati ottenuti, con le indicazioni
Cuf/Aifa corrispondentemente in vigore.
Già nel 1998 vi era un’indubbia attenzione al trattamento
dell’infezione nelle patologie dove l’evidenza è
forte (ulcera gastrica e duodenale). Accanto a queste, l’indicazione
è chiara anche nella rara entità del MALT linfoma.
Per quanto riguarda le aree “grigie” vediamo che i
Mmg sono stati più consapevoli della Cuf e hanno precorso
l’Aifa nel trattamento dell’infezione quando è
necessaria una terapia acido soppressiva prolungata nella malattia
da reflusso gastroesofageo, per evitare una progressione della
gastrite, con piena coscienza che l’eradicazione dell’H.
pylori non peggiora di per sé la malattia da reflusso.
Per gli stessi motivi non si vede perché non trattare
l’infezione anche in situazioni simili, quali la terapia
con ASA a basso dosaggio per la quali è necessaria contemporanea
gastroprotezione, o anche la gastrite severa in caso di dispepsia
funzionale (per la quale era ammesso il trattamento nel 1998
in caso di gastrite grave).
Infine è degna di nota l’uniformazione dei Mmg alle
indicazioni sulla strategia “test and treat” per la
dispepsia non investigata, che continua a essere ignorata dall’Aifa.
Questa strategia, da applicarsi nei soggetti giovani e senza
segni di allarme per patologie gravi, quali emorragia gastrointestinale
o cancro, è dimostrata essere cost-effective anche
nel sistema italiano, secondo uno studio farmacoeconomico condotto
da Alberto Bozzani, almeno quando la sintomatologia è
dominata da componenti dolorose epigastriche.
Anche se applicabile a un numero limitato di pazienti permette
di gestire con sicurezza, risparmio di risorse e discreti risultati
queste presentazioni cliniche.
Conclusioni
Questo confronto evidenzia come i Mmg, pur in assenza di un’informazione
sistematica sulla problematica H. pylori, hanno dimostrato
sempre una buona sintonia con le linee guida internazionali,
precorrendo in parte l’evoluzione dei regolamenti italiani.
Permane il problema del “test and treat” e del trattamento
dell’infezione nella dispepsia funzionale, tuttora controverso
anche a livello internazionale. Anche in questo caso gli aspetti
positivi (probabilità di miglioramento/risoluzione dei
sintomi almeno in un gruppo di pazienti, prevenzione del cancro
gastrico) sembrano superiori agli aspetti negativi (sviluppo
di resistenze batteriche).
Non va inoltre dimenticato che per l’Organizzazione Mondiale
della Sanità l’Helicobacter pylori rimane un agente
carcinogeno di prima classe.