

M.D.
numero 9, 15 marzo 2006
Rassegna
Carcinoma della prostata: trattamenti ormonali
a confronto
di Arcangelo Pagliarulo, Clinica Urologica, Università
degli Studi di Bari
Allo stato dell’arte, la monoterapia antiandrogenica
mostra pari efficacia e minori complicanze rispetto alla terapia
di combinazione con LHRH analoghi
Il cancro della prostata
metastatico è l’unico caso definitivamente accertato
in cui la terapia ormonale migliora la sopravvivenza e la qualità
della vita rispetto a un atteggiamento di vigile attesa.
La terapia ormonale può essere anche impiegata:
• nel carcinoma della prostata localmente avanzato
come terapia adiuvante dopo prostatectomia radicale per via
retropubica (RRP);
• in associazione alla radioterapia;
• come monoterapia nel paziente anziano;
• in caso di progressione dopo prostatectomia o radioterapia
per malattia clinicamente limitata alla prostata.
In questi casi i risultati relativi al miglioramento della sopravvivenza
provengono da studi su piccoli campioni, ovvero con bracci di
controllo retrospettivi, ovvero con bias di campionamento. Dunque
siamo in attesa del riscontro definitivo da studi randomizzati
prospettici ancora in corso; in particolare lo studio Early
Prostate Cancer (EPC) ci fornirà informazioni sull’utilità
di bicalutamide in tutte le suddette condizioni. Per l’incertezza
sull’utilità della terapia e per la sua lunga durata,
vista la lenta storia naturale del carcinoma della prostata,
le complicanze dell’ormonoterapia assumono più importanza
perché possono inficiare anche significativamente la
qualità della vita.
La prima e più economica forma di ablazione androgenica
è l’orchiectomia bilaterale, con crollo dei titoli
androgenici <20 ng/ml. Essa ha il vantaggio della rapidità
d’azione, con il più rapido sollievo dai dolori
da metastasi possibile. Il suo principale svantaggio è
l’alterazione dello schema corporeo.
La castrazione chimica con analoghi dell’LHRH permette
la conservazione dei testicoli con un calo degli androgeni ai
livelli di castrazione. La castrazione viene raggiunta dopo
circa due settimane, ma è preceduta da una transitoria
elevazione dei titoli di testosterone. I suoi costi sono notevolmente
più elevati dell’orchiectomia, ma la terapia è
verosimilmente accetta ai pazienti.
Tutte le forme di terapia ormonale che prevedono la castrazione
comportano una sequela di effetti collaterali che possono inficiare
la qualità della vita dei pazienti.
-
Vampate
di calore (50-80% dei casi): di solito spontanee, possono
essere provocate da cambi posturali, bevande calde, repentini
cambiamenti della temperatura ambientale. I pazienti più
giovani sono quelli che più frequentemente ne richiedono
il trattamento e gli estrogeni (medrossiprogesterone acetato)
o il megestrolo sono i farmaci più utilizzati. Il megestrolo
tuttavia eleva il PSA e per entrambe le molecole non sono
noti gli effetti sulla neoplasia. Inoltre il loro utilizzo
può peggiorare altri effetti collaterali della terapia
ormonale (ritenzione idrica, ginecomastia e brividi). Gli
antidepressivi, così come alcune forme di medicina
alternativa (agopuntura, utilizzo della soia, ecc) necessitano
di ulteriori verifiche.
-
Osteoporosi
(1.4-2.6%/anno): ampiamente sottovalutata in passato, se ne
è recentemente proposto il trattamento con l’implementazione
di calcio e vitamina D, associati a bifosfonati. Il bifosfonato
più efficace potrebbe essere l’acido zoledronico,
in grado di produrre un recupero della massa minerale ossea.
Attività fisica con carichi leggeri potrebbe ulteriormente
migliorare la condizione del paziente. La sospensione della
castrazione non apporta alcun recupero della matrice minerale
perduta.
-
Anemia (frequente): la terapia ormonale produce un calo di
emoglobina di 1-2 g/dl, tuttavia le forme più gravi
di anemia riguardano la malattia avanzata con metastasi
ossee e insufficienza renale e vengono trattate con eritropoietina
ricombinante.
-
Impotenza (50-100% dei casi).
-
Sindrome
da castrazione (perdita di massa magra, astenia, resistenza
all’insulina, elevazione di colesterolo e trigliceridi,
aumento del grasso sottocutaneo, calo dell’ideazione):
queste modificazioni del metabolismo potrebbero accrescere
il rischio, in alcuni pazienti, di accidenti cerebro e cardiovascolari
maggiori.
Monoterapia
con bicalutamide
 In
alternativa alla castrazione si possono impiegare antagonisti
periferici degli androgeni. Gli antiandrogeni possono essere usati
in combinazione con gli LHRH analoghi o in monoterapia. Nel primo
caso è stato riscontrato un miglioramento della sopravvivenza
modesto o nullo, ma un aumento degli effetti collaterali e delle
complicanze. In
alternativa alla castrazione si possono impiegare antagonisti
periferici degli androgeni. Gli antiandrogeni possono essere usati
in combinazione con gli LHRH analoghi o in monoterapia. Nel primo
caso è stato riscontrato un miglioramento della sopravvivenza
modesto o nullo, ma un aumento degli effetti collaterali e delle
complicanze.
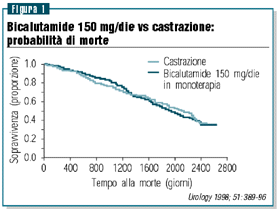
In monoterapia può essere impiegata la bicalutamide 150
mg/die. È stata dimostrata l’equivalenza di efficacia
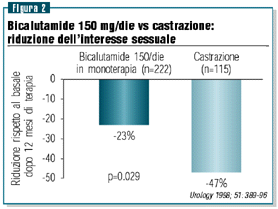
terapeutica con gli LHRH analoghi (figura 1). La preservazione
della funzione erettile e del desiderio sessuale sono superiori
per la bicalutamide e la differenza è statisticamente significativa
(figura 2). Pur non raggiungendo la significatività statistica,
l’incidenza di allettamento, dolore, calo delle attività
sociali e deterioramento della percezione di benessere psicologico
appare ridotta.
Più elevata, invece, è l’incidenza della ginecomastia
dolorosa, che però viene adeguatamente trattata con tamoxifene
o radioterapia. È stata anche proposta la mastectomia.
 Conclusioni Conclusioni
La terapia ormonale è efficace contro il carcinoma prostatico,
ma il suo impiego a seconda dello stadio e del grado della
malattia devono ancora essere definiti. Tranne che per le neoplasie
metastatiche i dati su cui si basa l’impiego sono ancora
parziali. I risultati dello studio EPC scioglieranno molti dubbi
sull’argomento. L’ablazione androgenica è la
forma di terapia più diffusa e nel caso dell’orchiectomia
è anche la più economica. Tuttavia essa è
gravata da effetti collaterali e complicanze che peggiorano la
qualità della vita e accrescono il rischio di accidenti
vascolari, che la monoterapia antiandrogenica a parità
di efficacia non mostra o manifesta in frequenza inferiore.
|
|
|
|