

M.D.
numero 14, 25 aprile 2007
Pratica
medica
Da un’eccessiva sudorazione alla disidrosi
di Antonio Pugliese - Medico di medicina generale, Castellaneta
(TA), Responsabile Nazionale Dipartimento di Dermatologia AIMEF
|
Un giovane assistito di 22 anni, di professione camionista,
lamenta che da circa due anni sono comparse lesioni alle
piante dei piedi, che recidivano ai cambi stagionali. Da
circa tre mesi hanno colpito anche le regioni palmari.
A suo dire tutto è iniziato durante il servizio
militare svolto in Marina, quando ha cominciato a guidare
i camion. Ha praticato diverse terapie con scarsi risultati.
Ora accusa dolore e bruciore anche quando non cammina, soprattutto
la sera. |
Storia clinica
Il
giovane è nato a termine da parto eutocico, allattamento
materno. Ha contratto morbillo, varicella e rosolia, in età
infantile. Lo sviluppo psicofisico è stato regolare.
Ha avuto tifo ed epatite virale a dieci anni, guariti senza
esiti. È un soggetto che si emoziona facilmente e dall’età
di 16 anni ha iniziato a presentare una maggiore sudorazione
palmo-plantare. Pratica diversi sport (corsa, tennis e calcio)
che aumentano l’iperidrosi. Gli esami di routine sono nella
norma.
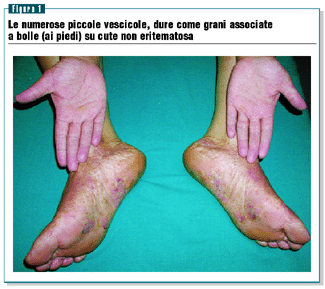 Esame
obiettivo Esame
obiettivo
Obiettivamente (figura 1) alle mani si osservano lesioni vescicolari
profonde, incassate nella pelle, dure, traslucide, come grani
o pallini da caccia a contenuto chiaro. Sono numerosissime
e resistenti ai traumi, dolenti ai movimenti delle mani o
quando si esercita pressione. La cute del palmo delle mani non
è arrossata e appare lucida per il sudore presente.
Le regioni plantari presentano più vescico-bolle a tetto
teso, talora confluenti con contenuto siero-ematico. La cute
circostante è aflegmasica.
È presente dolore alla pressione e bruciore spontaneo.
Ragionamento clinico
I dati clinico-anamnestici depongono chiaramente per un caso
di disidrosi, ma per avere la certezza diagnostica prescrivo
una serie di indagini.
-
Esame
micologico a fresco e colturale, tampone per ricerca batteri
e germi, ricerca per acari, test epicutanei: risultano tutti
negativi.
Consiglio
di eseguire anche una biopsia, ma il paziente rifiuta (è
comunque un esame da eseguire in casi dove la clinica è
fortemente sospetta per le pustolosi palmoplantari e per il
pemfigoide).
Diagnosi e terapia
In base agli elementi clinici confermo la diagnosi di disidrosi.
Prescrivo corticosteroidi in schiuma e una crema idratante.
Inoltre consiglio al paziente di adottare alcune misure igienico-comportamentali
per alleviare i sintomi. Nell’arco di circa un mese le
lesioni sono scomparse. Il paziente sta bene e continua a osservare
le norme igieniche consigliate.
 Note
& approfondimenti Note
& approfondimenti
La disidrosi (detta anche Pompholyx o Cheiropodopompholyx) è
una patologia
su cui si discute molto per i confini sfumati con l’eczema
da contatto. Termini come eczema disidrosico o dermatite da
contatto disidrosiforme danno adito a ulteriore confusione.
La patologia entra anche in diagnosi differenziale (tabella
1) con numerose dermopatie che colpiscono le regioni palmari
e plantari.
Certamente l’eccessiva sudorazione, sciogliendo tutto ciò
che è a contatto con la pelle di mani e piedi, può
fare penetrare nella cute apteni, che alla lunga sensibilizzano,
e quindi provocare eczema. Anche le sostanze irritanti possono
ostruire gli sbocchi intraepidermici delle ghiandole sudoripare
e causare disidrosi.
Soggetti atopici o allergici possono più frequentemente
incorrere in questa patologia. Un recente studio (J Invest
Dermatol 2006; 126: 300-4) dimostra che vi è una forma
autosomica dominante legata al cromosoma 18q22.1-18q22.3. La
complicanza più frequente è la sovrinfezione micotica
o batterica delle lesioni.
 Terapia Terapia
Un moderno approccio alla disidrosi non può prescindere
dall’adozione di norme di prevenzione e di igiene (tabella
2) per alleviare i sintomi e dal riposo per alcuni giorni. Localmente
vanno utilizzati corticosteroidi topici, che riducono prurito
e infiammazione, per brevi cicli ma ripetuti. Vanno usati cortisonici
locali potenti e con buona capacità penetrativa (preferibilmente
quelli in mousse termosensibile), poiché la cute delle
regioni palmo-plantari è più spessa delle altre
regioni del corpo. Bisognerebbe fare precedere la terapia da
pediluvi tiepidi con detergenti ipoallergenici.
Se è presente sovrainfezione vanno associati antibiotici
o antimicotici locali e/o sistemici.
Dopo l’avvenuta guarigione vanno utilizzate creme idratanti
(cosmeceutici senza profumi e conservanti dermatologicamente
testati).
Va comunque tenuto presente il concetto dei veicoli: in dermatologia
il risultato di un trattamento topico è strettamente
legato al veicolo utilizzato e alla qualità delle materie
prime usate nella realizzazione dei preparati (creme, mousse,
unguenti). In alcuni casi lo stesso principio attivo (cortisonico,
antibiotico, ecc) non veicolato nel derma resta all’esterno
(come lo stucco sulla parete), annullando l’effetto terapeutico
voluto, pur essendo idoneo per quella determinata patologia.
Fanno parte del corredo terapeutico della disidrosi numerosi
altri presidi, che però vanno valutati caso per caso:
-
antistaminici
o cortisonici orali (in caso di fallimento delle precedenti
terapie e/o prurito intenso);
-
ansiolitici
e antidepressivi: possono migliorare la sintomatologia nei
casi in cui la condizione di stress giochi un evidente ruolo
preponderante;
-
tossina
botulinica: si usa in caso di iperidrosi severa;
-
PUVA
terapia, che prevede l’associazione di uno psoralene
topico o con l’esposizione a raggi ultravioletti A;
-
farmaci
immunosoppressori: in alcuni casi si ottengono buoni risultati
con ciclosporina, azatioprina, metotrexato e micofenolato
mofetil;
-
tacrolimus
topico e pimecrolimus: in letteratura si ritrovano recenti
segnalazioni sul loro impiego.
|
|
|
|