M.D.
numero 20, 31 maggio 2006
Terapia
Statine e prevenzione cardiovascolare
di Enzo Manzato, Dipartimento di Scienze Mediche e Chirurgiche,
Università di Padova
Una
recente metanalisi di 14 trial clinici controllati, per un
totale di oltre 90mila pazienti, evidenzia che la riduzione
della colesterolemia ottenuta mediante trattamento con statine
si accompagna a un significativo beneficio clinico in termini
di riduzione di eventi vascolari
L'ultimo
report del National Cholesterol Education Program Expert Panel
(ATP III) suggerisce che in ogni persona di più di 20
anni di età è utile ottenere una valutazione del
rischio vascolare includendo un dosaggio dei principali lipidi
plasmatici. Compito delle linee guida è quello di definire
i range di valori di colesterolo LDL, HDL e totale (JAMA 2001;
285: 2486) ottimale, desiderabile, borderline, elevato.
Il livello di colesterolo totale desiderabile in un soggetto
adulto è inferiore a 200 mg/dL. In presenza di valori
di colesterolemia totale superiori a 200 mg/dL è opportuno
valutare la concentrazione del colesterolo nelle principali
classi di lipoproteine: VLDL, LDL e HDL. Ai fini della prevenzione
delle malattie cardiovascolari il colesterolo LDL desiderabile
è inferiore a 130 mg/dL. In presenza di vasculopatia
è desiderabile un colesterolo LDL inferiore a 100 mg/dL.
 Sul
piano epidemiologico, la correlazione tra aumento dei livelli
del colesterolo plasmatico e aumento della probabilità
di eventi coronarici è chiara e definita. La maggior
parte degli studi condotti mostra come al crescere della colesterolemia
totale si associ un progressivo aumento del rischio coronarico.
Sul
piano epidemiologico, la correlazione tra aumento dei livelli
del colesterolo plasmatico e aumento della probabilità
di eventi coronarici è chiara e definita. La maggior
parte degli studi condotti mostra come al crescere della colesterolemia
totale si associ un progressivo aumento del rischio coronarico.
Tale relazione, in particolare, appare priva di un livello “soglia”;
non sembra esistere, infatti, un valore della colesterolemia
al di sotto del quale la correlazione con il rischio di eventi
coronarici venga meno.
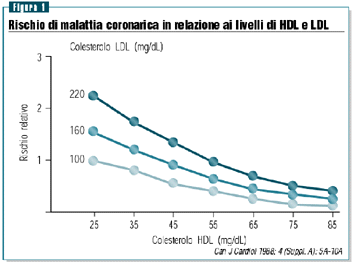
La correlazione tra colesterolo ed eventi coronarici può
essere scomposta in una componente correlata al valore del colesterolo
aterogeno LDL e in una componente correlata al valore del colesterolo
antiaterogeno HDL. Le osservazioni condotte nello studio di
Framingham mostrano come all’aumentare del valore del colesterolo
HDL si associ una progressiva diminuzione del rischio coronarico
(Can J Cardiol 1988; 4 (suppl. A): 5A-10A) e come tale diminuzione
si osservi per qualunque valore di colesterolo LDL, che al contrario
si correla positivamente con il rischio di malattia (figura
1).
È quindi necessario tenere conto contemporaneamente di
questi due parametri per definire con precisione il rischio
di malattia coronarica.
Con le statine si possono ottenere riduzioni della colesterolemia
dell’ordine del 20-50% e ciò per effetto dell’aumento
della attività dei recettori cellulari per le LDL. Alla
riduzione del colesterolo si accompagna, come è stato
ben documentato da diversi studi clinici controllati, una significativa
riduzione degli eventi cardiovascolari.
 Il
primo studio clinico randomizzato che ha impiegato una statina
per la riduzione degli eventi cardiovascolari è stato
lo studio 4S, pubblicato nel 1994, che è risultato fondamentale
nel dimostrare l’utilità della simvastatina nella
prevenzione cardiovascolare (Lancet 1994; 344: 1383-89).
Il
primo studio clinico randomizzato che ha impiegato una statina
per la riduzione degli eventi cardiovascolari è stato
lo studio 4S, pubblicato nel 1994, che è risultato fondamentale
nel dimostrare l’utilità della simvastatina nella
prevenzione cardiovascolare (Lancet 1994; 344: 1383-89).
Diversi altri studi clinici di intervento, sempre utilizzando
statine, sono seguiti allo studio 4S. Attualmente disponiamo
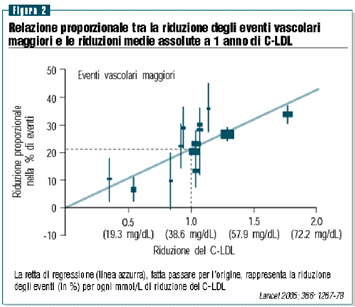
di una metanalisi di 14 studi radomizzati di prevenzione cardiovascolare
nei quali sono state usate le statine (Lancet 2005; 366: 1267-78).
In questa metanalisi, effettuata dal gruppo CTT (Cholesterol
Treatment Trialists’ Collaborators) che ha omplessivamente
valutato i dati di 90.000 pazienti, appaiono dimostrati gli
effetti benefici della riduzione del colesterolo ottenuti mediante
l’uso di questi farmaci, con una riduzione dell’incidenza
di eventi coronarici maggiori, rivascolarizzazioni coronariche
e ictus, indipendentemente dalla lipidemia iniziale (figura
2).
In tutti questi studi i criteri fondamentali nella selezione
dei pazienti sono stati prevalentemente i valori di colesterolemia.
Lo studio HPS ha voluto invece affrontare il problema della
prevenzione cardiovascolare non partendo dai valori di colesterolo,
ma piuttosto dalle caratteristiche cliniche dei pazienti (Lancet
2002; 360: 7-22).
Sono stati considerati eleggibili nello studio HPS tutti quei
soggetti che avevano un colesterolo totale superiore a 135 mg/dL
e un alto rischio di mortalità coronarica sulla base
di un’anamnesi positiva per infarto miocardico o altra
patologia coronarica, arteriopatia ostruttiva di altre arterie
(non coronariche), diabete mellito o ipertensione.
La mortalità totale è stata pari al 12.9%
nel gruppo assegnato a trattamento con simvastatina e al 14.6%
in quello assegnato a placebo. La simvastatina ha mostrato di
influenzare la mortalità legata a cause vascolari
(7.7% rispetto al 9.2%, con una riduzione relativa del rischio
pari al 17% e una riduzione assoluta dell’1.5%). Si è
osservata una riduzione statisticamente significativa degli
eventi cerebrali ischemici: in totale gli eventi vascolari cerebrali
sono stati ridotti dalla terapia con simvastatina del 27% (riduzione
del rischio relativo) corrispondente a una riduzione del rischio
assoluto del 1.6% (4.4 vs 6.0%).
I risultati dello studio HPS dimostrano che la terapia con simvastatina
comporta una significativa riduzione degli eventi vascolari
anche in soggetti con bassi valori di LDL, ma con elevato rischio
vascolare.
Dati ricavati dal registro americano NRMI-4 relativi al trattamento
con statine di oltre 300mila pazienti con IMA (Am J Cardiol
2005; 96: 611-16) evidenziano che un trattamento precoce (prime
24 ore dopo l’infarto) o il suo mantenimento nel caso di
pazienti che già prima assumevano statine, risulta associato
a un ridotto rischio di mortalità rispetto al non uso
di statina (rispettivamente 4% e 5.3% vs 15.4% del non uso),
mentre l’interruzione della statina risulta associata a
un leggero aumento della mortalità (16.5%).
Un precoce ricorso a una terapia con statine è anche
associato a una minore incidenza di shock cardiogeno, aritmie,
arresto cardiaco, rottura.
Sicurezza dei trattamenti
Un aspetto altrettanto importante dell’efficacia è
quello che concerne la sicurezza di questi trattamenti. La recente
metanalisi del CTT sottolinea che i potenziali rischi derivanti
dalla terapia con statine sono estremamente ridotti in confronto
ai benefici clinici.
L’argomento è stato ripreso di recente dalla National
Lipid Association (NLA) Statin Safety Task Force, la quale ha
sottolineato l’appropriatezza della misurazione dei livelli
di transaminasi prima di iniziare la terapia, a 12 settimane
dal suo inizio, dopo un aumento delle dosi e in seguito con
cadenza periodica; lo stesso gruppo di esperti ha altresì
chiarito che il monitoraggio routinario non è avallato
da evidenze concrete. Inoltre, in caso di aumento isolato e
asintomatico dei livelli di transaminasi, anche di 1-3 volte
il valore normale superiore, non si ravvede la necessità
di sospendere la terapia con statine.
Per quanto riguarda un’eventuale sintomatologia muscolare
o l’aumento di livelli di CK, la Task Force NLA sottolinea
la numerosità delle cause in grado di spiegare queste
alterazioni e precisa come non sia necessario misurare le CK
se il paziente è asintomatico (Am J Cardiol 2006; 97:
S89-94).