M.D.
numero 23, 21 giugno 2006
Terapia
L’insufficienza venosa cronica e le sue
complicanze
di Giampiero Avruscio, Responsabile Servizio
e Day-Hospital di Angiologia, Ospedale Sant’Antonio di
Padova
L’importanza
del quadro clinico è correlata all’incidenza, alle
complicanze spesso invalidanti o fatali e all’impatto
socioeconomico delle manifestazioni più severe.
Più è tempestivo il riconoscimento, e quindi la
terapia, minori saranno le sequele
L'insufficienza
venosa cronica (IVC) è una condizione clinica conseguente
a uno scompenso del funzionamento delle vene periferiche, in
cui il ritorno del sangue venoso verso il cuore non è
garantito né in posizione ortostatica né in clinostatismo.
Si tratta di una condizione patologica caratterizzata da un
impatto socioeconomico non indifferente a causa della sua elevata
prevalenza, del costo degli esami necessari durante il percorso
diagnostico, del costo dei trattamenti (farmacologici più
altri eventuali presidi terapeutici necessari), della perdita
di giornate lavorative che impone ai soggetti ammalati.
L’IVC comprende tutta la patologia venosa ostruttiva, dilatativa,
congenita. Le cause più frequenti di IVC comprendono
le anomalie della parete venosa e delle valvole e le modificazioni
prodotte da trombosi venose precedenti, che possono portare
a reflusso, ostruzione o entrambi i fenomeni. Le malformazioni
genetiche rappresentano invece un movente relativamente raro
della malattia.
Sindrome post-trombotica
La classificazione internazionale dell’IVC segue un criterio
clinico, anatomico, eziologico e fisiopatologico denominato
“CEAP”, in cui vengono considerati il carattere sintomatico
o asintomatico della malattia, l’eziologia che può
risultare congenita, primaria o secondaria, la distribuzione
anatomica superficiale o profonda, e le caratteristiche fisiopatologiche
(reflusso, ostruzione o entrambi).
I quadri clinici più caratteristici dell’IVC sono
la sindrome post-trombotica e la varicoflebite. La sindrome
post-trombotica è una delle complicanze spesso invalidanti
della trombosi venosa profonda (TVP), evenienza che riguarda
più frequentemente alcune categorie di pazienti considerati
particolarmente a rischio. Si tratta di soggetti sottoposti
a interventi chirurgici (soprattutto la chirurgia maggiore traumatologica
e ortopedica e quella addominale) nei quali si osserva un’incidenza
di TVP del 30%, di pazienti paraplegici, di donne in gravidanza,
di pazienti con patologia tumorale.
La TVP comporta un sovvertimento dell’emodinamica del deflusso
venoso, determinato da distruzione dell’assetto valvolare,
ipertensione distrettuale, conseguente incontinenza anche dei
rami perforanti, fino all’incontinenza secondaria del circolo
venoso superficiale e stasi linfo-venosa cronica con tutte le
sequele di segni e sintomi relativi. Più è estesa
la TVP e meno tempestivo è l’approccio terapeutico,
più gravi saranno i segni della sindrome post-trombotica.
 Poiché
il quadro dei sintomi generalmente non presenta tratti patognomonicino,
il 30-50% delle TVP è asintomatica e l’intensità
dei segni e dei sintomi non sempre è correlabile con
gravità ed estensione della TVP, la diagnosi deve basarsi
anche su altri elementi (figura 1). La determinazione del D-dimero
si rivela di una certa utilità più per escludere
la presenza di TVP che per confermarla (le cause di falsi positivi
sono numerose), mentre l’esecuzione di un ecocolor-doppler
consente l’acquisizione di numerosi elementi utili, compresa
la visualizzazione diretta delle velocità e dell’emodinamica
dei flussi (compresi anche i flussi lenti).
Poiché
il quadro dei sintomi generalmente non presenta tratti patognomonicino,
il 30-50% delle TVP è asintomatica e l’intensità
dei segni e dei sintomi non sempre è correlabile con
gravità ed estensione della TVP, la diagnosi deve basarsi
anche su altri elementi (figura 1). La determinazione del D-dimero
si rivela di una certa utilità più per escludere
la presenza di TVP che per confermarla (le cause di falsi positivi
sono numerose), mentre l’esecuzione di un ecocolor-doppler
consente l’acquisizione di numerosi elementi utili, compresa
la visualizzazione diretta delle velocità e dell’emodinamica
dei flussi (compresi anche i flussi lenti).
Nel paziente con recente episodio di TVP la terapia si basa
sulla somministrazione di anticoagulanti. La maggior parte dei
trial ha dimostrato che per stabilire la durata adeguata del
trattamento vanno considerati sede ed estensione della trombosi
e presenza di fattori di rischio: da 6 settimane a 3 mesi in
caso di trombosi isolata a 6-12 mesi o più in caso di
TVP prossimale, con fattori di rischio permanenti. L’associazione
con elastocompressione risulta generalmente di buona efficacia.
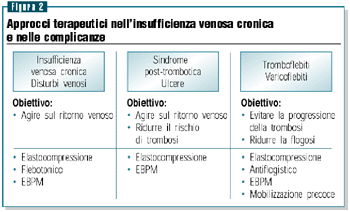 Varicoflebite
Varicoflebite
Nella varicoflebite, principale complicanza delle varici, prevale
l’aspetto infiammatorio, con i classici segni del rossore,
edema, dolore, calore e impotenza funzionale dell’arto.
L’esordio è rapido e generalmente si apprezza alla
palpazione la tipica consistenza cordoniforme dell’asse
venoso interessato dal trombo. Anche in questo caso più
tempestivo è l’approccio diagnostico e terapeutico,
minori le possibili sequele. La varicoflebite è infatti
solitamente considerata una patologia di modesta rilevanza clinica
e priva di complicanze, ma studi recenti evidenziano come il
processo trombotico si possa estendere dalla vena grande safena
al sistema venoso profondo nell’8.6% dei casi, dei quali
il 10% si complica con embolia polmonare.
Una diagnosi tempestiva, le modificazioni dello stile di vita
e soprattutto l’uso mirato di presidi farmacologici oggi
a disposizione, come un’eparina a basso peso molecolare
(es. parnaparin, molecola che riporta tra le indicazioni il
trattamento dell’insufficienza venosa cronica, della tromboflebite
acuta superficiale, della varicoflebite e della sindrome post-flebitica),
oltre all’impiego di Fans e l’applicazione di mezzi
elastocompressivi, possono lenire il corredo sintomatologico,
limitare i danni del processo acuto e prevenire o alleviare
la gravità delle sequele a distanza (figura 2).