M.D.
numero 34, 15 novembre 2006
Clinica
Il melanoma nell’osservazione clinica
di Antonio Pugliese - Medico di medicina generale - Castellaneta
(TA), Responsabile Nazionale Dipartimento Dermatologia Aimef
Nel campo dei tumori cutanei l’anamnesi è l’elemento
semeiologico fondamentale per valutare le condizioni di rischio.
L’esame obiettivo dei nevi eseguito su tutto l’ambito
cutaneo permette di prevenire lesioni più gravi
e l’osservazione è uno degli strumenti per distinguere
i vari tipi di melanoma
Negli
ultimi decenni l’incidenza del melanoma nella popolazione
bianca è in costante aumento a livello mondiale.
Raggiunge i valori più elevati in Australia dove si attesta,
secondo recenti stime, intorno ai 55 casi
per 100.000 abitanti/anno. I valori più bassi sono registrati
in Cina con meno di 0.5 casi per 100.000 abitanti/anno. Negli
Stati Uniti l’incidenza annuale si attesta intorno ai 25-30
casi per 100.000 abitanti. In Europa è valutata intorno
ai 10-15 casi per 100.000 abitanti e anche in Itali si raggiungono
10 casi per 100.000 abitanti.
Va
posta però un’osservazione: un incremento così
marcato dell’incidenza costituisce probabilmente
un dato distorto per il fatto che viene desunto da casistiche
fondate sull’exeresi sistematica, nella quale spesso
risulta rappresentata la diagnosi di melanoma in situ.
| Tabella
1 - Fattori di rischio di melanoma |
Individuali
1 Fototipo (pelle chiara, lentigginosa, capelli rossi o
biondi)
2 Antecedenti personali o familiari di melanoma
3 Presenza di nevi atipici
4 Deficit immunologico congenito o acquisito
Comportamentali o esogeni
1 Esposizione solare, soprattutto di tipo intenso e intermittente
2 Ustioni solari in giovane età
3 Eccessiva esposizione a sorgenti artificiali di UV |
Fattori
di rischio
I marcatori del rischio del melanoma sono suddivisibili
in individuali, comportamentali o esogeni (tabella 1); va
tenuto presente che la combinazione simultanea di più
di uno di tali marcatori espone a un rischio molto più
elevato del singolo marcatore.
Fototipo ed esposizione solare
I soggetti che hanno la pelle chiara, che si abbronzano poco
o per nulla e che si scottano durante le esposizioni solari,
sono più esposti al rischio di melanoma rispetto
agli individui di carnagione più scura. Il rischio diviene
più alto se vi è precedente storia di ustioni
solari durante l’infanzia. La presenza di numerose lentiggini
solari al volto e alle spalle permette di individuare facilmente
i soggetti che hanno storie di esposizione, eritema e ustione.
Da tempo è dimostrato il ruolo cancerogeno diretto sul
DNA dei raggi UVB, più recentemente è stata riconosciuta
anche agli UVA una responsabilità in tal senso, attraverso
un meccanismo indiretto coivolgente la formazione di radicali
liberi, ma non per questo meno pericoloso nell’indurre
mutazioni a livello cromosomico.
Le esposizioni solari intense e intermittenti, spesso accompagnate
da eritemi e ustioni, che sono abitudini tipiche del cittadino
in vacanza o l’abuso di lettini solari sarebbero responsabili
dell’insorgenza del melanoma (si ipotizza anche del basalioma),
mentre le esposizioni croniche o professionali (per esempio
contadini, marinai, sportivi), nonostante un maggior carico
cumulativo di UV, pur provocando precancerosi e carcinomi
spinocellulari, non sarebbero responsabili dell’insorgenza
di questa neoplasia.
Vi sono però delle eccezioni a questa affermazione:
1. nell’anziano il melanoma insorge in età avanzata
su zone permanentemente esposte al sole, come il viso (lentigo
maligna di Hutchinson);
2. esistono anche melanomino situati in regioni mai esposte
al sole come quelle palmo-plantari, probabilmente legati a
nevi più displasici.
In verità i rapporti tra cute e sole sono complessi e
ancora non ancora completamente compresi. In base alle conoscenze
acquisite è importante però sottolineare che l’eccessiva
esposizione al sole o alle sorgenti artificiali deve essere
accuratamente evitata, soprattutto nell’infanzia.
Associazione nevo-melanoma
Alcuni melanomi appaiono comparire su nevi pre-esistenti
che possono essere semplici, atipici o congeniti. I nevi possono
costituire un marcatore di rischio per il melanoma quando
sono numerosi e quando le loro dimensioni eccedono 6 mm di diametro.
Alcuni studi hanno dimostrato che il numero è proporzionale
all’esposizione solare, soprattutto nei soggetti più
chiari. Inoltre, la pelle esposta in modo permanente al sole
sviluppa piccoli nevi tipici, mentre quella esposta in modo
intenso e intermittente sviluppa più facilmente i nevi
atipici.
I soggetti giovani a pelle chiara hanno generalmente da 20 a
40 nevi tipici acquisiti (regolari per forma, colore e inferiori
ai 6 mm di diametro) sparsi sul tegumento: il rischio di trasformazione
di queste neoformazioni è praticamente nullo.
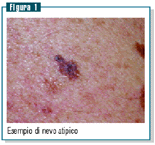 Nevi
atipici
Nevi
atipici
I nevi atipici o di Clark (irregolari per forma, bordi, colore,
a volte di dimensioni >6 mm) sono generalmente multipli e
compaiono più spesso al tronco di soggetti giovani (figura
1).
Esiste una forma familiare di “sindrome del nevo atipico”
e una sporadica, più rara. Si tratta di nevi con caratteristiche
architetturali e citologiche atipiche; a volte però l’aspetto
clinico di atipia non coincide con quello istologicono, del
tutto benigno e viceversa. Nei soggetti con nevi atipici il
rischio per lo sviluppo del melanoma è molto più
alto (circa 80 volte) rispetto a coloro che non ne possiedono
e, se questi stessi soggetti hanno una familiarità
(parente di primo grado colpito dal tumore), il fattore
di rischio è moltiplicato almeno per 100.
Tuttavia il più delle volte la trasformazione maligna
non avviene su nevo atipico, ma su cute apparentemente normale.
Pertanto l’exeresi profilattica dei nevi atipici non cancella
in modo inequivocabile la comparsa di un melanoma. È
necessario piuttosto mettere in pratica un’attenta sorveglianza
clinica e strumentale dei soggetti con nevi atipici, riconoscendogli
un ruolo di indicatore di rischio per il melanoma in
genere, piuttosto che per la loro intrinseca possibilità
di trasformazione.
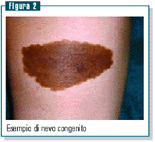 Nevi
congeniti
Nevi
congeniti
Il rischio di sviluppo di melanoma nei nevi congeniti (figura
2), soprattutto di quelli con diametro >20 cm è alto
(dal 5% al 15%). Considerando invece tutti i nevi congeniti
piccoli, medi e grandi, uno studio scandinavo è giunto
alla conclusione che il 4% di essi subisce la trasformazione.
Anche questo valore è indubbiamente elevato e giustifica
l’asportazione profilattica dei nevi congeniti in tenera
età, in considerazione del fatto che il viraggio verso
la malignità avviene più frequentemente
entro i 5-10 anni di vita.
Familiarità
Si ritiene che circa il 10% dei melanomi sopravvenga in un contesto
di predisposizione familiare. Spesso in queste famiglie c’è
la tendenza a essere portatori di numerosi nevi atipici e in
questo caso il rischio aumenta almeno di 100 volte. La predisposizione
al melanoma è geneticamente eterogenea, tuttavia recentemente
è stato individuato, a livello del sito cromosomico 9p21,
una sequenza genica che probabilmente condiziona la suscettibilità
allo sviluppo del melanoma, in particolare il gene CDKN2A che
codifica per due proteine - p16 e p19 - alle quali è
riconosciuto un ruolo di regolazione nel ciclo replicativo cellulare.
Mutazioni di questo gene sono presenti nel 37% di famiglie
con trasmissione ereditaria di melanoma, nel 25% dei
melanomi sporadici e nel 75-78% dei nevi detti “displastici”.
Sistema immunitario
Uno stato di immunodepressione favorisce la comparsa del
melanoma. Un’accresciuta incidenza del tumore è
presente nei pazienti in trattamento antirigetto, nei
soggetti in terapia citotossica per linfomi e in coloro
che fanno uso di farmaci inducenti una riduzione dell’attività
immunitaria.
Anche le turbe riparative del DNA, come accade nello xeroderma
pigmentoso, si accompagna a un rischio molto elevato,
circa mille volte più della popolazione normale,
di sviluppare un melanoma e ciò accade, a riconferma
del ruolo dell’esposizione ai raggi solari, pressocché
unicamente nelle aree fotoesposte.
Cenni di clinica
I melanomi hanno origine dalla trasformazione maligna del melanocito
e possono essere suddivisi in funzione del loro aspetto
clinico e istopatologico, nonché dalla loro progressione.
Classicamente si distinguono quattro tipi di melanomi:
• melanoma a estensione superficiale (ubiquitario)
• lentigo maligna (ubiquitario e pressoché esclusivo
del viso dei soggetti anziani)
• melanoma nodulare
• melanoma acrolentigginoso.
A questi vanno aggiunte forme rare e/o particolari.
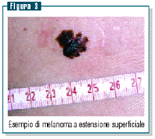 Melanoma
a estensione superficiale
Melanoma
a estensione superficiale
Il melanoma a estensione superficiale (figura 3) è
la varietà più frequente (70% dei casi).
L’età media di comparsa è tra i 40 e i 50
anni e i siti di predilezione sono gli arti inferiori nella
donna, mentre nell’uomo sono il dorso e gli arti superiori.
La fase della crescita in superficie, senza superare la
membrana basale, può essere di mesi o anni. La famosa
regola dell’ABCDE (tabella 2) riveste in questo caso un
prezioso ruolo diagnostico.
Un notevole aiuto è l’osservazione della lesione
con un dermoscopio, che può essere collegato a una macchina
fotografica o ad un elaboratore elettronico.
È assolutamente necessario precisare che il paziente
va osservato su tutto l’ambito cutaneo, senza trascurare
alcuna regione (cuoio capelluto, spazi interdigitali, genitali,
ecc) e che con questa pratica si identifica spesso un ulteriore
elemento semeiologico: il nevo difforme da tutti gli altri
(il cosiddetto “brutto anatroccolo”), ossia quel
nevo che per caratteristiche cliniche è diverso
dagli altri nevi del paziente in esame.
 In
pratica ogni persona possiede uno, due o tre tipi di nevi, il
cui aspetto è ricorrente all’osservazione, come
se esistessero per ciascun individuo una o più famiglie
di nevi, aventi ciascuna elementi simili tra di loro. Rinvenire
un neo estraneo a questi gruppi di riferimento può
essere identificativo di una lesione maligna.
In
pratica ogni persona possiede uno, due o tre tipi di nevi, il
cui aspetto è ricorrente all’osservazione, come
se esistessero per ciascun individuo una o più famiglie
di nevi, aventi ciascuna elementi simili tra di loro. Rinvenire
un neo estraneo a questi gruppi di riferimento può
essere identificativo di una lesione maligna.
Lentigo maligna
La lentigo maligna (figura 4) rappresenta dal 4% al 10% dei
casi di melanoma. È più frequente negli individui
di pelle chiara e nella popolazione femminile e si osserva
principalmente negli anziani; è localizzata
su zone cronicamente fotoesposte (viso, mani).
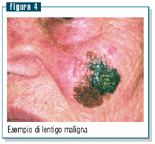 Si
tratta di una lesione con l’aspetto di macula pigmentata
con tonalità di colore variabile dal marrone al bronzeo,
al nero, con una reticolazione nerastra più intensa distribuita
casualmente. Queste lesioni hannono una durata di parecchi anni
(da 5 a 40) prima di trasformarsi da lentigo maligna, cioè
tumore in situ, in melanoma francamente invasivo. Ciò
si rileva quando sulla superficie della neoformazione si nota
una più forte intensità cromatica con comparsa
di rilievi papulosi o nodulari accompagnati da lieve ipercheratosi.
Talvolta sono presenti aree grigio-biancastre che indicano una
regressione del tumore e rappresenta un fattore prognostico
sfavorevole. La lentigo maligna è dovuta, contrariamente
alla maggior parte dei melanomi, ad una esposizione cronica
a raggi UV. Tuttavia l’evolutività di tali forme,
anche se lenta, comporta a spessore uguale, una prognosi identica
a quella degli altri melanomi.
Si
tratta di una lesione con l’aspetto di macula pigmentata
con tonalità di colore variabile dal marrone al bronzeo,
al nero, con una reticolazione nerastra più intensa distribuita
casualmente. Queste lesioni hannono una durata di parecchi anni
(da 5 a 40) prima di trasformarsi da lentigo maligna, cioè
tumore in situ, in melanoma francamente invasivo. Ciò
si rileva quando sulla superficie della neoformazione si nota
una più forte intensità cromatica con comparsa
di rilievi papulosi o nodulari accompagnati da lieve ipercheratosi.
Talvolta sono presenti aree grigio-biancastre che indicano una
regressione del tumore e rappresenta un fattore prognostico
sfavorevole. La lentigo maligna è dovuta, contrariamente
alla maggior parte dei melanomi, ad una esposizione cronica
a raggi UV. Tuttavia l’evolutività di tali forme,
anche se lenta, comporta a spessore uguale, una prognosi identica
a quella degli altri melanomi.
 Melanoma
nodulare
Melanoma
nodulare
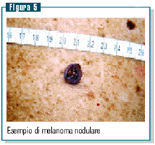
Il melanoma nodulare (figura 5) rappresenta dal 15% al 30%
dei melanomi. L’età più colpita risulta
quella compresa tra i 50 e i 60 anni e la più alta incidenza
è riscontrata nel sesso maschile.
Contrariamente alle forme precedenti non esiste o quasi nessuna
crescita orizzontale, mentre si verifica, d’improvviso,
la crescita verticale, che porta a una prognosi peggiore.
Ispettivamente appare sovente come un nodulo di aspetto arrotondato
che cresce in poche settimane o mesi, di colore blu-nero,
spesso omogeneo o, nelle forme acromiche, rosa-rosso. A volte
predominano anche i toni marroni. Il rapido accrescimento
può dar luogo a una lesione polipoide o a ulcerazione
spontanea, ricoperta o meno da una crosta.
 Melanoma
acrolentigginoso
Melanoma
acrolentigginoso
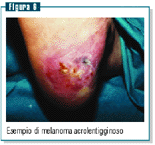
Il melanoma acrolentigginoso (figura 6) è una varietà
rara nei bianchi (dal 2% all’8% dei casi), mentre è
molto più frequente (dal 35% al 60% dei casi) nei negri,
asiatici e ispanici. L’età media di comparsa oscilla
tra i 50 e i 60 anni. Inizialmente si presenta come una macula
bruna o nerastra che si forma nell’arco di qualche mese
o in alcuni anni. I bordi della lesione sono generalmente frastagliati.
Possono comparire alcuni noduli e dare luogo a un tumore esofitico
con possibilità di ulcerazione. A volte può essere
acromico e questo ritarda la diagnosi. Sedi di predilezione
sono le zone palmo-plantari, il contorno e il letto ungueale.
Opzioni terapeutiche
La terapia chirurgica rappresenta il trattamento gold standard
del trattamento del melanoma. Negli stadi avanzati il trattamento
con interferone alfa è ancora argomento di discussione.
La letteratura riporta che impiegando IFN-alfa-2b ad alte dosi
si riscontra un aumento di sopravvivenza.
Molto promettenti, in questi stadi, sono gli studi relativi
alla vaccinoterapia e dalla terapia cellulare.
Un ruolo cruciale nella modulazione della risposta immune antineoplastica
dell’ospite è rivestito dalle cellule dendritiche.
Le cellule dendritiche mature e “istruite” opportunamente
un vitro, possono ripristinare l’avvio di meccanismi immunitari
antineoplastici e determinare protezione contro successive
inoculazioni di cellule tumorali o rigetto tumorale.
L’approccio a queste nuove terapie necessita di ambienti
dedicati, tecnologie innovative e di operatori formati per eseguire
manipolazioni cellulari a scopo terapeutico nell’uomo.
Di recente in Italia è stata avviata una sperimentazione
sull'uomo: in un organismo già vaccinato contro la salmonella,
il batterio viene somministrato nuovamente, in forma attenuata,
iniettandolo direttamente nell'area del melanoma dove va ad
infettare le cellule tumorali. In questo modo scatena immediatamente
la reazione del sistema immunitario che con le sue cellule killer
(i linfociti T) va a eliminare queste cellule, non perché
sono maligne, ma semplicemente perché infettate
dalla salmonella.