M.D.
numero 38, 13 dicembre 2006
Terapia
Nuove opzioni nel trattamento dell’osteoporosi
L’argomento è stato al centro di un simposio svoltosi
nell’ambito del IX Congresso Nazionale del Collegio dei
Reumatologi Ospedalieri Italiani (CROI), nel quale sono state
puntualizzate le novità in tema di trattamento dell’osteoporosi,
con particolare riferimento all’evoluzione della terapia
con bisfosfonati, alla loro efficacia e alle strategie per
migliorare l’aderenza del paziente alla terapia
Nel
trattamento dell’osteoporosi i bisfosfonati rappresentano
una classe di molecole molto importanti. Sono disponibili per
la terapia dagli anni 80, quando l’etidronato, somministrato
ciclicamente secondo uno schema di trattamento intermittente,
ha dimostrato di essere efficace nel ridurre l’incidenza
di fratture vertebrali.
Altre due molecole sviluppate successivamente, alendronato e
risedronato, hanno dimostrato, in somministrazione giornaliera,
di essere in grado di ridurre altrettanto efficacemente l’incidenza
delle fratture osteoporotiche vertebrali e anche di quelle non
vertebrali. Ibandronato è un bisfosfonato di recente
introduzione in commercio, che fa parte del gruppo degli aminobisfosfonati.
Tutte queste molecole hanno in comune la capacità di
legarsi selettivamente all’idrossiapatite, di permanere
a lungo nel tessuto scheletrico e di inibire il riassorbimento
osseo.
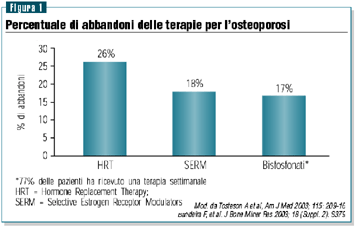 Scarsa
o inadeguata aderenza al trattamento
Scarsa
o inadeguata aderenza al trattamento
Alle documentate evidenze di efficacia delle terapie per l’osteoporosi,
si associa un problema rilevante, vale a dire la necessità
di migliorare l’aderenza del paziente alla terapia. Infatti,
in assenza di benefici concretamente e rapidamente evidenti,
il paziente tende, dopo un periodo di tempo variabile, a interrompere
il trattamento: si stima che un soggetto su cinque abbandoni
la terapia entro 6-7 mesi dal suo inizio (figura 1).
Tra le cause di questo fenomeno vi è senza dubbio il
fatto che l’osteoporosi è una malattia cronica,
che necessita di un trattamento prolungato, asintomatica e che
prevede terapie farmacologiche associate a potenziali eventi
avversi e/o complesse modalità di assunzione. Inoltre,
i pazienti con osteoporosi, spesso, non sono consapevoli della
loro condizione o considerano poco rilevante il fatto di essere
affetti da questa malattia. Situazioni che li rendono refrattari
a iniziare e proseguire la terapia in maniera adeguata, cosa
che risulta invece più probabile in pazienti maggiormente
sensibilizzati, come quelli in terapia con corticosteroidi o
che hanno già subito eventi fratturativi. Infine, non
va trascurato il fatto che la maggior parte di questi pazienti
è anziana, con una frequenza elevata di comorbilità,
che comporta spesso la necessità di politerapie.
Le conseguenze di una scarsa aderenza del paziente sono di diverso
genere. Innanzi tutto risulta penalizzata l’efficacia della
terapia stessa: infatti, nei pazienti che assumono in modo corretto
i bisfosfonati è evidente una sostanziale riduzione delle
fratture, cosa che non si verifica, invece, in coloro che non
li assumono in modo appropriato.
Oltre a compromettere in maniera rilevante l’efficacia
della terapia, la scarsa aderenza del paziente si traduce anche
in un aggravio dei costi sanitari legati alla malattia e alle
sue conseguenze fratturative.
Evoluzione dei regimi di somministrazione dei bisfosfonati
Una delle strategie adottate per migliorare l’aderenza
del paziente alla terapia è stata quella di interveniresui
regimi di somministrazione. Questo ha portato dapprima allo
sviluppo della somministrazione settimanale di alendronato e
risedronato e, più recentemente, alla somministrazione
mensile di ibandronato. Quest’ultima consiste nell’evoluzione
dei regimi giornaliero o intermittente (con un intervallo tra
le dosi >2 mesi), che avevano dimostrato una significativa
efficacia nell’aumento della massa ossea e nella riduzione
dei marker di rimodellamento osseo, con conseguente riduzione
del rischio fratturativo di fratture vertebrali (Chesnut et
al. J Bone Miner Res 2004; 19: 1241-49).
Efficacia e sicurezza di ibandronato
L’efficacia e la sicurezza di ibandronato sono confermate
dai dati clinici provenienti dagli studi registrativi, che ne
hanno messo in luce anche la possibilità di utilizzo
con prolungati intervalli di somministrazione.
Lo studio pilota BONE (Chesnut et al. J Bone Miner Res 2004;
19: 1241-49), un trial multicentrico, randomizzato e controllato
con placebo, è stato condotto su 2.946 donne in post-menopausa,
di età compresa tra 55 e 80 anni, che rispondevano ai
seguenti criteri di arruolamento: stato menopausale da almeno
5 anni, T-score della colonna lombare compreso tra -2 e -5 e
da 1 a 4 fratture vertebrali pregresse. Le pazienti sono state
randomizzate a tre regimi di trattamento: ibandronato giornaliero
(2.5 mg/die), ibandronato intermittente (20 mg a giorni alterni
per un totale di 12 dosi ogni tre mesi) e placebo. Tutte le
pazienti ricevevano 500 mg di calcio e 400 UI di vitamina D
al giorno.
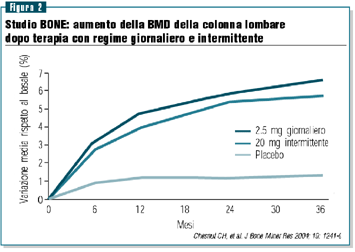 Dopo
tre anni, l’incidenza di nuove fratture vertebrali si è
ridotta significativamente nelle donne che ricevevano il trattamento
giornaliero (4.7%) o intermittente (4.9%) con ibandronato rispetto
a a quelle trattate con placebo (9.6%). Ciò corrispondeva
ad una riduzione del rischio relativo di nuove fratture vertebrali
morfometriche del 62% (p=0.0001) e del 50% (p=0.0006), rispettivamente
per la somministrazione giornaliera e quella intermittente.
Dopo
tre anni, l’incidenza di nuove fratture vertebrali si è
ridotta significativamente nelle donne che ricevevano il trattamento
giornaliero (4.7%) o intermittente (4.9%) con ibandronato rispetto
a a quelle trattate con placebo (9.6%). Ciò corrispondeva
ad una riduzione del rischio relativo di nuove fratture vertebrali
morfometriche del 62% (p=0.0001) e del 50% (p=0.0006), rispettivamente
per la somministrazione giornaliera e quella intermittente.
Sono stati registrati anche progressivi e significativi aumenti
della BMD lombare (6.5%, 5.7% e 1.3% rispettivamente per la
somministrazione giornaliera e intermittente di ibandronato
e quella di placebo) e femorale (figura 2), unitamente ad una
significativa riduzione del turnover osseo rispetto al placebo.
La popolazione dello studio era a basso rischio di fratture
osteoporotiche, di conseguenza l’incidenza di fratture
cliniche non vertebrali a tre anni era bassa e simile tra il
gruppo placebo e quello trattato con 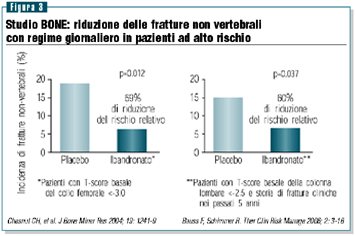 ibandronato
giornaliero. I dati di un’analisi posthoc hanno, però,
evidenziato che il regime giornaliero è risultato in
grado di ridurre il rischio di fratture non vertebrali in sottogruppi
di pazienti ad alto rischio (T-score del collo del femore <-3
e T-score della colonna lombare <-2.5 con storia di pregresse
fratture cliniche) (figura 3).
ibandronato
giornaliero. I dati di un’analisi posthoc hanno, però,
evidenziato che il regime giornaliero è risultato in
grado di ridurre il rischio di fratture non vertebrali in sottogruppi
di pazienti ad alto rischio (T-score del collo del femore <-3
e T-score della colonna lombare <-2.5 con storia di pregresse
fratture cliniche) (figura 3).
La tollerabilità di entrambi i regimi di ibandronato
è risultata buona e simile a quella del placebo. I buoni
risultati clinici ottenuti nello studio BONE con la somministrazione
giornaliera e intermittente di ibandronato, hanno fornito il
razionale per lo sviluppo di una somministrazione a cadenza
mensile, in grado di assicurare un livello più elevato
di accettabilità della terapia da parte del paziente.
 Lo
studio MOBILE
Lo
studio MOBILE
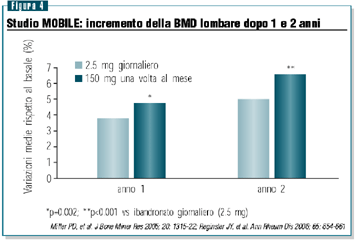
Lo studio MOBILE (Monthly Oral iBandronate In LadiEs) è
uno studio di non-inferiorità, di fase III, della durata
di 2 anni, che aveva come obiettivo di dimostrare l’equivalenza
terapeutica, in termini di incrementi della BMD e di riduzione
dei marker di turnover osseo, tra la formulazione orale giornaliera
(2.5 mg) e quella mensile (100 e 150 mg) (Miller et al. J Bone
Miner Res 2005; 20: 1315-22). Complessivamente sono state arruolate
1609 donne con osteoporosi postmenopausale, assegnate a uno
dei 4 seguenti regimi con ibandronato: 2.5 mg/die, 50+50 mg
(dosi singole in due giorni consecutivi) al mese, 100 mg/mese,
150 mg/mese. Nell’analisi dei dati a un anno, la BMD lombare
è aumentata del 3.9%, 4.3%, 4.1% e 4.9% rispettivamente
con i dosaggi da 2.5, 50+50, 100 e 150 mg. Tutti i regimi mensili
si sono dimostrati non-inferiori alla somministrazione giornaliera
e il regime 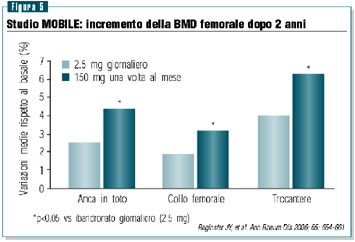 da
150 mg è risultato inoltre superiore rispetto a quest’ultima.
I regimi mensili hanno anche prodotto aumenti della BMD femorale
più consistenti rispetto alla somministrazione giornaliera
e, anche in questo caso, l’incremento maggiore è
stato osservato con il regime da 150 mg.
da
150 mg è risultato inoltre superiore rispetto a quest’ultima.
I regimi mensili hanno anche prodotto aumenti della BMD femorale
più consistenti rispetto alla somministrazione giornaliera
e, anche in questo caso, l’incremento maggiore è
stato osservato con il regime da 150 mg.
Infine, sono state osservate marcate diminuzioni dei livelli
sierici del CTX, un marker biochimico di riassorbimento osseo,
in tutti i gruppi di trattamento e già dopo 3 mesi di
terapia. La tollerabilità dei regimi mensili è
risultata analoga a quella del regime giornaliero, che aveva
precedentemente dimostrato di possedere un profilo di sicurezza
simile al placebo nello studio BONE.
L’analisi a due anni ha evidenziato un ulteriore incremento
della BMD lombare e femorale, confermando le precedenti evidenze
(figure 4 e 5) (Reginster et al. Ann Rheum Dis 2006; 65: 654-61).
Il parere delle pazienti: lo studio
BALTO
Le evidenze cliniche di efficacia di ibandronato sono state
affiancate da quelle ottenute da uno studio di preferenza delle
pazienti nei confronti del trattamento. Si tratta dello studio
BALTO, randomizzato, in aperto, crossover, della durata di 6
mesi (3 mesi con alendronato 70 mg alla settimana e altri 3
mesi con ibandronato 150 mg ogni mese) (Emkey et al. Curr Med
Res Opin 2005; 21: 1895-903). Le circa 300 donne con osteoporosi
postmenopausale che hanno partecipato al trial hanno dichiarato,
nel 71% dei casi, di preferire il trattamento mensile rispetto
alla somministrazione settimanale. Le ragioni più frequentemente
addotte sono risultate la maggiore facilità a seguire
questo regime di somministrazione e una migliore tollerabilità.